Demens – Alzheimers sykdom
Av Ruben Gudmundsrud, Jon Storm-Mathisen & Evandro Fei Fang

Alzheimers sykdom er den mest utbredte formen for demens, og derved årsaken som oftest gjør slutt på evnen til å klare seg selv i alderdommen. Sykdommen vil over tid svekke kognitive og mentale funksjoner, slik som orienteringsevne, hukommelse, tankeprosesser, handlekraft, humør og språk. Dette er ødeleggende for pasientens livskvalitet og selvstendighet (autonomi).
Et globalt problem
Befolkningen blir stadig eldre, og siden alder er den største risikofaktoren for Alzheimer, øker pasientantallet. Internasjonalt er det anslått at 10-30% av befolkningen over 65 år har Alzheimers sykdom, med 1-3% nye tilfeller årlig. Ferske tall fra Helseundersøkelsene i Trøndelag (HUNT) viser demens hos 35% av personer over 70 år, og anslår at antallet personer med demens vil fordobles innen 2050. Dette krever mer og mer av samfunnet og pårørende. De sosioøkonomiske kostandene ved aldersrelatert sykdom, inkludert Alzheimers, krever større og større ressurser i form av spesialisert helsepersonell, sykehjemsplasser og tilrettelegging. Strategier må iverksettes for å redusere forekomsten av demens og behandle dem som er rammet.
Forskere har gravd dypt etter svar i mange tiår, men man forstår fortsatt ikke sykdomsmekanismene, og det finnes fortsatt ingen kur eller effektive legemidler. Omsorg og medisiner rettet mot symptomer er til nå det beste man har å tilby pasientene.
Hjernen rammes
Sykdomsprosessen ved Alzheimer foregår først og fremst i hjernen. Hjernen er satt sammen av mange ulike typer celler. Nerveceller overfører informasjon, det være seg for å bruke en muskel eller lage en tanke. Gliaceller vedlikeholder nervecellene og sørger for frakt av næring og fjerning av skadelige stoff, mens mikroglia er med på å danne hjernens immunforsvar. Disse ulike cellene samarbeider om hjernens normale funksjon. Cellene er omgitt av en cellemembran og er bygget opp av mindre bestanddeler kalt organeller. Noen eksempler på organeller:
Cellekjernen huser arvestoffet vårt. Mitokondrier sørger for å produsere energi og blir derfor ofte kalt cellens kraftstasjon. Lysosomer bryter ned og resirkulerer proteiner og annet materiale som er skadet og må fornyes. Strukturelle elementer, liksom reisverket til et hus, sørger for at cellene får sin form og kan strekke seg i kontakt med andre celler. Dette reisverket tjener også som togskinner, slik at molekyler/næring/avfall kan transporteres fra A til B inne i cellen. Slik transport foregår ofte ved hjelp av vesikler, transportbobler, som går langs skinnene.
Mange molekyler bidrar til normal funksjon. En rekke proteiner har viktige oppgaver inne i og utenfor celler. Proteiner kan være bestanddeler i muskler, hår og negler, men har også mer intrikate roller, som f.eks. i transport. I cellemembranen sitter transportproteiner som pumper molekyler inn eller ut av cellen, f.eks. legemidler, næring eller avfall. Andre proteinfunksjoner er omdanning av næringsstoffer til energi og produksjon av hormoner.
Ved Alzheimers sykdom skjer avleiring av proteiner i hjernen, spesielt proteinene amyloid-β og tau. Amyloid-β er et fragment fra et protein kalt APP, som sitter i nervecellenes membran.
Normalt kløyves APP til et mindre fragment som kalles s-APP-β med en hittil ukjent funksjon. APP klippes av kutte-enzymer som kalles sekretaser. Ved Alzheimers sykdom kuttes APP til et fragment, amyloid-β, som er lengre enn normalt og klebrig. Flere slike fragmenter går sammen og danner avleiringer, kalt plakk. Dette mener man forstyrrer normal funksjon av nervecellene.
Tau er et protein som normalt skal stabilisere og vedlikeholde ‘togskinnene’ inne i cellene. Ved Alzheimers vil tau klumpe seg sammen på liknende måte som amyloid-β og gjøre at transporten inne i cellene ikke fungerer normalt. Disse tau-klumpene, kalt nevrofibrillære floker, påvirker også andre funksjoner og medvirker til at nerveceller dør.

Ved Alzheimers sykdom skjer avleiring av proteiner i hjernen, spesielt proteinene amyloid-β og tau. I brunt, plakk av proteinet amyloid-β, nevrofibrillære floker av proteinet tau i blått. Fra Alzheimers sykdom, National Institute on Aging, NIH.
Med kjennskap til klumpene av tau og amyloid-β kunne det tenkes at medikamenter som fjerner/oppløser disse vil bremse sykdomsprosessen. Dette har hittil vist seg å ikke virke, og det har vært skadelig i noen tilfeller. En forklaring går ut på at det er mikroaggregater av amyloid-β som skader cellene og at oppsamling av disse i plakk motvirker skaden. En annen strategi er derfor å redusere produksjonen av amyloid-β.
Et forskningstema har lenge vært hvor i hjernen sykdommen starter, og om man kan identifisere hjerneområdene, eller til og med de enkelte hjernecellene, hvor sykdommen starter. Dette vil kunne bane vei for ny forståelse og mer målrettet behandling. Det er fortsatt ikke helt klarlagt hvordan sykdomsprosessen brer seg. I hjernebarken starter sykdommen i områder som er viktige for stedsans og hukommelse (entorhinal cortex og hippocampus), og brer seg ut til resten av hjernebarken. Prosessen begynner kanskje først i hjernestammen og brer seg til hjernebarken derfra.

En plastmodell av menneskehjernen viser stedsansen i gull, og tidssansen i himmelblått. Sammen utgjør de to områdene menneskets entorhinal cortex. Hjernens minnesentral, hippocampus, ligger her skjult bak og tett sammenvevd med entorhinal cortex. Foto: Rita Elmkvist Nilsen / Kavli Institute for Systems Neuroscience, lånt fra https://gemini.no/2020/02/nobelprisvinnere-tar-opp-kampen-mot-alzheimer/
Mens noen leter på kartet etter informasjon om hvor i hjernen sykdommen starter, har andre forskningsgrupper dykket ned i det som foregår inne i cellene. Nyere studier har vist at forstyrrelser i hjernens immunceller og energiproduksjon deltar i sykdomsprosessen.
Tidlig diagnose
Noe av det som vanskeliggjør behandling og forståelse av Alzheimers sykdom, er at den oppdages sent. I dag vet man at sykdomsprosessen starter omtrent 20 år før pasienten får symptomer. Dette betyr at sykdommen har fått utvikle seg lenge før den blir oppdaget. Mye forskning er i dag fokusert på om vi kan avsløre og diagnostisere sykdommen tidligere ved hjelp av nye avbildingsmetoder og biomarkører. Biomarkører er noe vi kan påvise eller måle i prøver fra pasienten. For eksempel undersøker man om det er proteiner i blod, spytt og/eller cerebrospinalvæske (vesken som omgir ryggmargen og hjernen) som kan avsløre sykdommen i tidlige faser. I tillegg benyttes hjerneavbilding med magnetresonans (MR).
Arv og miljø
Noen individer er arvelig sterkt disponert for å få Alzheimers sykdom. Det skyldes mutasjoner i gener som har med omsetningen av amyloid-β eller tau å gjøre. Slike ‘familiære’ former for Alzheimers sykdom er svært sjeldne, men har gitt viktige opplysninger om sykdommens natur.
De fleste tilfeller av Alzheimers er ‘sporadiske’, de oppstår tilsynelatende tilfeldig. Dette kan skyldes mange forskjellige genvarianter som hver for seg gir en liten økning i sannsynligheten for å få sykdommen, og det kan dreie seg om genforandringer som oppstår gjennom livet, ved påvirkning av miljø, f.eks. infeksjoner eller giftstoffer. Til sammen kan mange små risikofaktorer få sykdommen til å slå ut. Man forestiller seg nå at det en gang vil bli mulig ved såkalt presisjons-nevrovitenskap (‘personalized medicine’) basert på genanalyse å forutse en persons risiko for å utvikle Alzheimers sykdom, og også å forutse hvor godt ulike behandlinger vil virke. Men dette ligger et godt stykke fram i tid.
Det finnes råd
Mye forskning er blitt gjort på livsstilsendringer og demens/Alzheimers sykdom:
- Et sunt kosthold, slik som middelhavsdietten, kan redusere risikoen betydelig.
- Trening er sunt for helsen, og det gjelder også for forebygging av demens. Fysisk trening kan i seg selv forebygge demens, men trening er også knyttet til reduksjon i to andre risikofaktorer, depresjon og søvnproblemer.
- Videre er høy utdannelse og godt sosialt nettverk også variabler som sammenfaller med redusert risiko for demens.
- Hørsel er viktig: Mennesker med nedsatt hørsel har høyrere risiko for demens, dette har blitt undersøkt i grupper hvor man har pasienter med nedsatt hørsel, med og uten høreapparat. Her fant man at gruppen med nedsatt hørsel, som bruker høreapparat, har lavere risiko for Alzheimers enn gruppen uten høreapparat.
- Hjernetrim eller annen kognitiv trening kan være med på å redusere demensrisiko.
Norge stiller med lag i kampen mot demens (noen eksempler)
- Forskning ved Universitetet i Oslo (Brain and Muscle Energy group) har vist at melkesyre, som frigjøres ved intens trening, kan føre til nydannelse av blodårer og av signalprotein som styrker nerveceller i hippocampus, et av områdene som rammes tidlig i sykdomsutviklingen. Virkningen går gjennom et mottakerprotein, en reseptor, for melkesyre og står for en del av virkningen av fysisk aktivitet. Forskning pågår for å finne ut hvordan dette funnet kan utnyttes til forebygging og behandling av demenssykdom.
- I Trondheim har nobelprisvinnerne, Edvard og May-Britt Moser, fått tildelt forskningsmidler fra Stiftelsen Kristian Gerhard Jebsen til et senter ved NTNU som skal bidra til å forstå hva som skjer i hjernen ved Alzheimers sykdom, en forutsetning for å finne en kur mot sykdommen. Sammen med et nettverk av framtredende nasjonale og internasjonale partnere vil de omsette nobelpris-forskningen i praktisk nytte. De har stadfestet at sykdommen rammer tidlig området der de påviste «hjernens GPS-system» (grunnlag for stedsansen, som de fikk nobelprisen for), og brer seg ut i hjernebarken derfra.
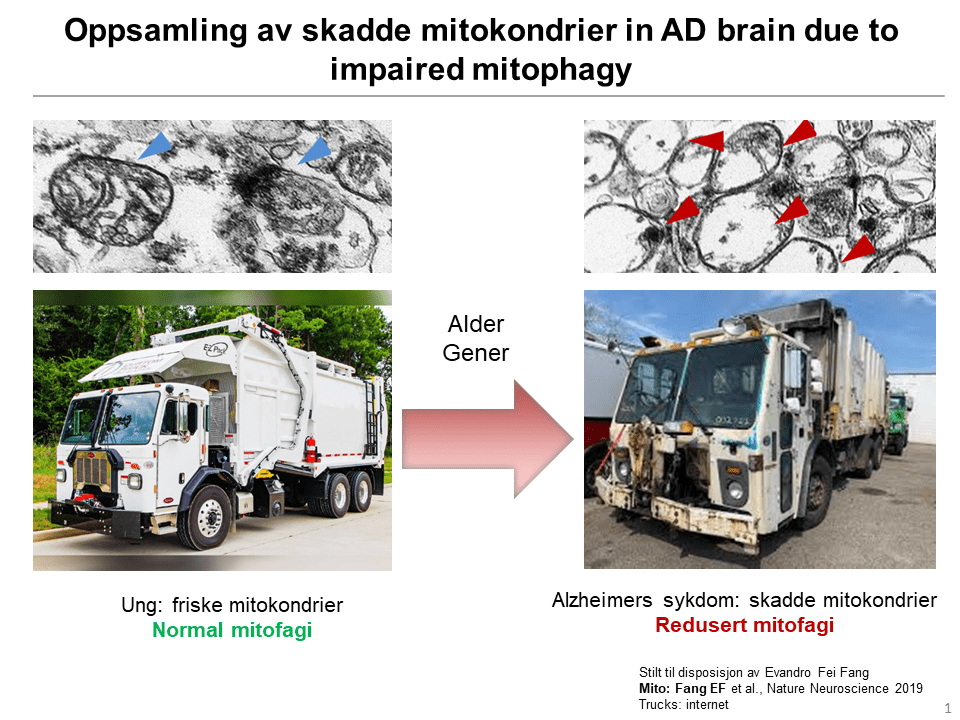
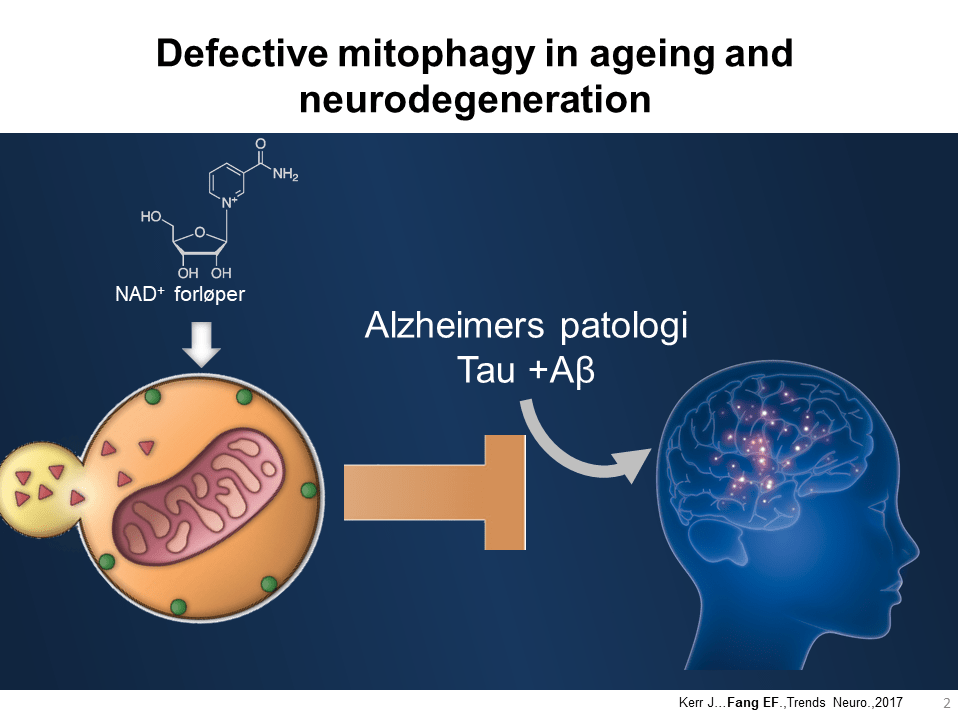
- Ved Akershus universitetssykehus og Universitetet i Oslo (Department of Clinical Molecular Biology) studerer man cellens kraftverk, mitokondriene, og undersøker hvilken rolle disse spiller ved Alzheimers. De har studert en renseprosess som cellene har, kalt mitofagi. Dette er en prosess som fjerner skadde mitokondrier. Ved Alzheimers er denne prosessen svekket, noe som fører til opphopning av skadde mitokondrier. Studier hos både dyr og mennesker viser at en oppregulering av denne renseprosessen kan bedre kvaliteten på mitokondrier, og samtidig en rekke sykdomstegn. Det arbeides, blant annet ved hjelp av kunstig intelligens, med å finne legemidler som effektivt gjenoppretter mitofagi. En cellebestanddel kalt NAD+ er nødvendig for å opprettholde mitofagi, men cellenes innhold av dette stoffet minsker med alder og ved Alzheimers sykdom. I dag foregår utprøving av nikotinamid ribosid (NR) og andre kosttilskudd som øker cellenes innhold av NAD+.
Ved hjelp av blant annet kunstig intelligens jobber forskere ved UiO og Ahus med å finne legemidler som kan gjennopprette mitofagiprosessen. Dette håper man skal kunne bremse utviklingen av sykdommen.
Stilt til disposisjon av Evandro Fei Fang
- Ved Cardiac Exercise Research Group (CERG), NTNU, har man påvist ved oppfølging av deltakere i HUNT-studiene at personer som øker sin treningsaktivitet reduserer risikoen for å utvikle Alzheimers sykdom. Som ett av flere tiltak for å forstå virkningsmekanismene prøver de nå om blod fra trente individer kan beskytte rotter mot å få Alzheimers-liknende sykdom.
- NORMENT-senteret, Universitetet i Oslo, deltar i et stort internasjonalt nettverk som identifiserer bidragene fra mange genvarianter som til sammen øker risikoen for å utvikle Alzheimers sykdom.
- Ved LCBC-senteret (Lifespan Changes in Brain and Cognition), Universitetet i Oslo, studerer de hvordan hjernen forandrer seg gjennom livet, målt ved tester på hukommelse og andre funksjoner og hjerneavbilding med magnetresonans (MR). Satt i sammenheng med genetikk og miljøpåvirkninger gir dette spor om årsaker til demens og andre hjernesykdommer.